界面新闻记者 |
界面新闻编辑 | 谢欣 许悦
这是中国国家免疫规划体系18年来首次重大扩容,标志着公共卫生服务向青少年群体深度延伸。
9月11日,国家卫生健康委员会副主任、国家疾病预防控制局局长沈洪兵在专题新闻发布会上宣布,我国将正式启动适龄女生HPV疫苗免费接种工程,将宫颈癌疫苗纳入国家免疫规划范畴,构建全民性女性健康防护屏障。
作为我国公共卫生领域的核心政策工具,国家免疫规划通过政府全额出资提供疫苗,实现全民健康权益的均等化保障。此前该体系主要覆盖6岁以下儿童,包括卡介苗、乙肝疫苗等基础免疫项目,针对青少年群体的预防性疫苗干预尚属首次突破。
尽管流感疫苗、肺炎球菌疫苗等多种预防性生物制品曾进入政策评估视野,HPV疫苗最终凭借显著的公共卫生价值脱颖而出,成为国家免疫规划扩容的优先选项。
这一决策背后是严峻的疾病负担现实:2022年我国宫颈癌新发病例达15.07万例,发病率呈现持续上升且患者年龄结构年轻化趋势。医学研究证实,人乳头瘤病毒(HPV)的持续感染是导致99.7%宫颈癌病例的元凶,而接种HPV疫苗是国际公认的最有效预防手段。HPV病毒主要通过性接触传播,部分可经皮肤黏膜接触感染,母婴传播途径较为罕见。

供需矛盾:从一针难求到渗透率不足10%的市场困局
在广州市荔湾区白鹤洞社区卫生服务中心,二楼疫苗展示区的透明柜内,陈列着国内外主流HPV疫苗产品包装及生产工艺说明,直观呈现着当前市场供应格局。
截至目前,我国已批准上市6款HPV疫苗产品,形成进口与国产协同供应体系:进口产品包括葛兰素史克的二价疫苗,默沙东的四价与九价疫苗;国产品牌则有万泰生物的二价/九价疫苗及沃森生物的二价疫苗,构建起多层次防护产品矩阵。
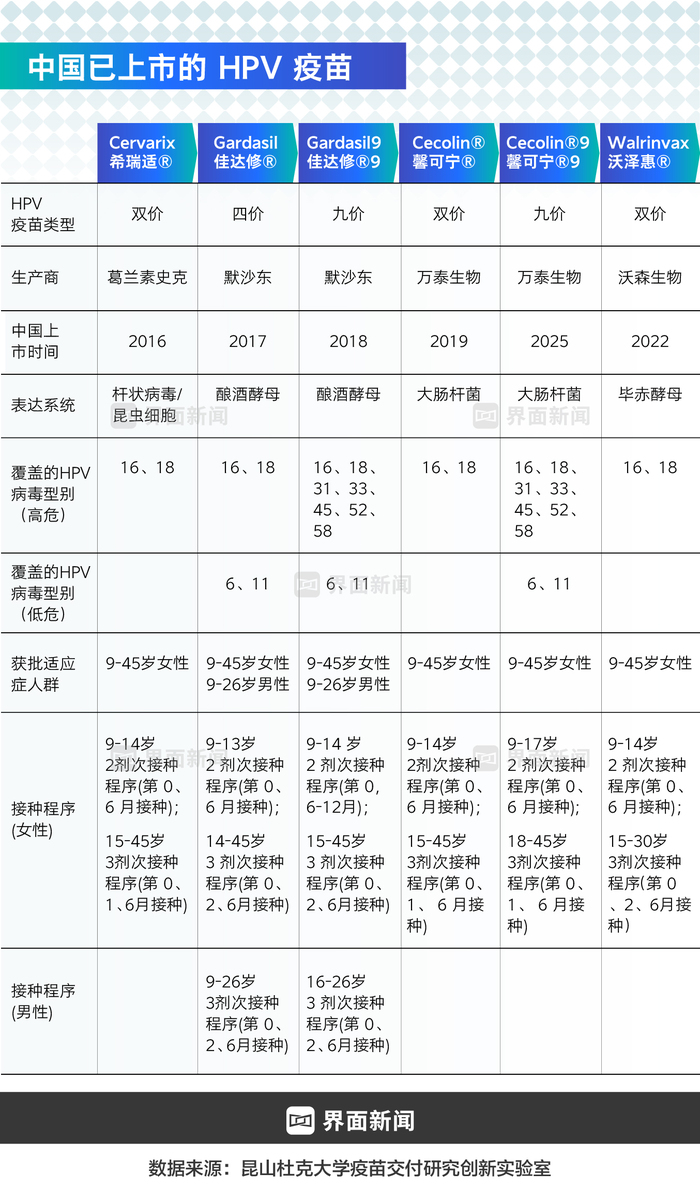
HPV病毒已知亚型超过200种,其中16型和18型是导致宫颈癌的主要高危亚型,贡献率超过70%。此外,31、33、45等亚型也具有较高致病风险,可引发宫颈癌及生殖器疣等病变。
当前疫苗产品按防护范围分类:二价疫苗主要针对16/18型高危病毒;九价疫苗则扩展至9种亚型防护,包括HPV6/11/16/18/31/33/45/52/58型,提供更广泛的病毒防护覆盖。
2016年我国内地首次批准HPV疫苗上市,较港台地区滞后约10年。尽管进口疫苗单支定价高达580-800元,市场需求仍快速释放,国家常规免疫报表显示,2018至2020年间接种量从341.7万剂激增至1227.9万剂。供应短缺时期,九价疫苗预约需排队数月,部分消费者甚至赴港澳地区接种,形成独特的"疫苗代购"现象。
然而市场热度背后,我国HPV疫苗接种覆盖率仍处于极低水平。
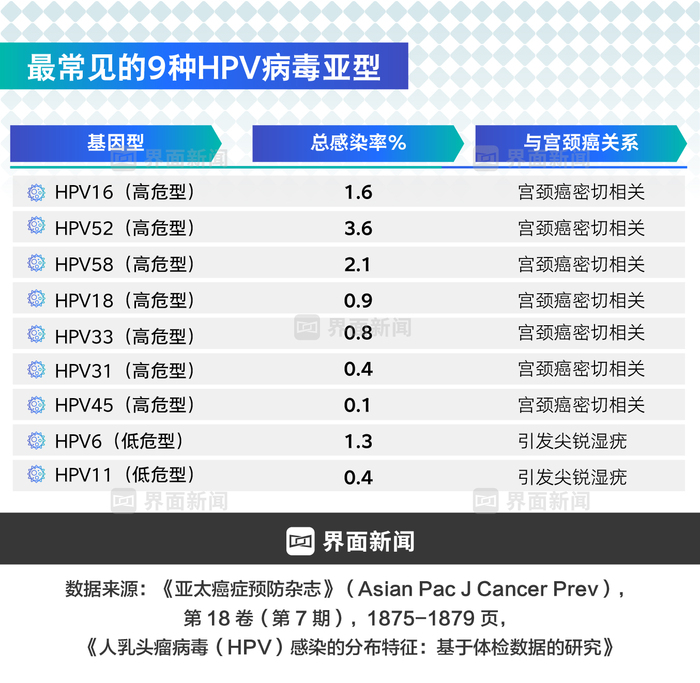
2022年流行病学数据显示,我国9-45岁女性HPV疫苗首剂接种率仅为10.15%,全程接种率6.21%,其中9-14岁目标人群首针覆盖率更是低至4%,远低于WHO提出的2030年90%接种目标。
这种供需错配源于多重制约因素:疫苗价格门槛、区域供应不均衡、公众认知差异共同构成了接种率提升的主要障碍。
尽管近年疫苗产能提升缓解了供应紧张,但价格因素仍是普惠接种的关键瓶颈。
在2022年3月沃森生物二价疫苗上市前,国内仅有万泰生物一款国产二价疫苗。受采购规模限制,早期国产疫苗价格缺乏下调空间,2021年济南公费采购价仍维持330元/支,与自费市场价格持平。
进口疫苗价格体系更为高昂,九价疫苗全程接种费用长期维持在4000元左右,相当于我国城镇居民人均可支配收入的15%,构成中低收入家庭的沉重负担。
早有研究揭示价格敏感性问题:一项覆盖21个城乡地区的横断面调查显示,仅68%受访女性愿意支付500元接种HPV疫苗,而接受2000元以上进口疫苗的比例仅为6%,凸显价格杠杆对接种决策的显著影响。
健康科普不足同样制约接种意愿提升。
在部分群体熬夜抢号预约疫苗的同时,网络流传的"疫苗致不孕""影响生育"等谣言,导致大量适龄女性放弃接种。中国疾控中心监测显示,2023年疫苗相关谣言信息达127万条,其中HPV疫苗谣言占比达38%。
但我国政府推动HPV疫苗普及的战略决心早已明确。
世界卫生组织2020年发布《加速消除宫颈癌全球战略》,提出"979"目标:90%女孩15岁前完成HPV疫苗接种,70%女性在35岁和45岁接受规范筛查,90%确诊患者得到有效治疗。中国随即表态全面支持该战略,将宫颈癌防控纳入健康中国行动重点领域。
中国医学科学院肿瘤医院赵方辉团队研究证实,通过国家免疫规划推广二价HPV疫苗,结合筛查与治疗体系完善,我国有望在2060年后实现宫颈癌消除目标,将疾病负担降至公共卫生可接受水平。
相较于地方分散推进模式,国家免疫规划的集中采购机制不仅能实现全国范围覆盖,更可通过规模效应大幅降低采购成本,为政策落地创造双重优势。
这段跨越二十余年的攻坚历程,凝聚着科学家、临床医生与公共卫生专家的持续努力,见证了HPV疫苗从科研攻关到政策普惠的完整进化轨迹。
地方试点破局:从鄂尔多斯模式到全国协同
首都医科大学附属北京同仁医院妇产科主任医师段仙芝,是全国首个HPV疫苗免费接种项目的关键推动者,她主导的鄂尔多斯模式为国家政策提供了宝贵实践经验。
癌症防控专家乔友林则深耕宫颈癌防治领域30余年,全程参与了我国HPV疫苗临床试验与推广策略制定,是推动防控体系建设的核心学者。
2005年,时任内蒙古自治区人民医院妇产科主任的段仙芝,与乔友林团队合作启动内蒙古宫颈癌筛查项目。2006年,葛兰素史克二价疫苗希瑞适在海外获批上市,欧美国家随即启动免疫规划纳入程序。目睹国际进展的赵方辉(乔友林团队核心成员)提出:"中国必须跟上国际步伐,但当时确实觉得疫苗普及还有漫长路程。"
乔友林当时乐观预期:"若药企能在五年内收回研发成本,疫苗价格有望大幅下降,为国家免疫规划创造条件。"2008年起,他牵头开展进口与国产疫苗的临床研究,推动葛兰素史克、默沙东及万泰生物产品在国内的临床试验,为后续审批上市奠定基础。2016-2018年间,多款进口疫苗陆续登陆中国市场。
然而,预期中的"以量换价"普及效应未能如期显现,疫苗接种率提升缓慢。
面对困局,乔友林提出"地方试点先行"策略,选择宫颈癌筛查基础良好的鄂尔多斯市开展创新实践。
2019年底,在段仙芝与乔友林推动下,葛兰素史克与鄂尔多斯达成突破性协议:以580元/针供应疫苗,采用"三针费用一针支付"模式,实际降价67%。鄂尔多斯随即启动13-18岁在校女生免费接种项目,成为全国首个公费接种地区。
历经初期波折,2020年8月准格尔旗率先启动接种,将国际通行的9-15岁接种年龄扩展至18岁(覆盖初中至高中阶段)。三年实施数据显示,该地区13373名适龄女孩首针接种率达91.42%,鄂尔多斯市后续全面推广后,成为国内首个实现WHO"979"目标的城市。
这场地方实践形成的"鄂尔多斯经验",迅速转化为全国性政策试点,推动公费接种从点到面扩散。
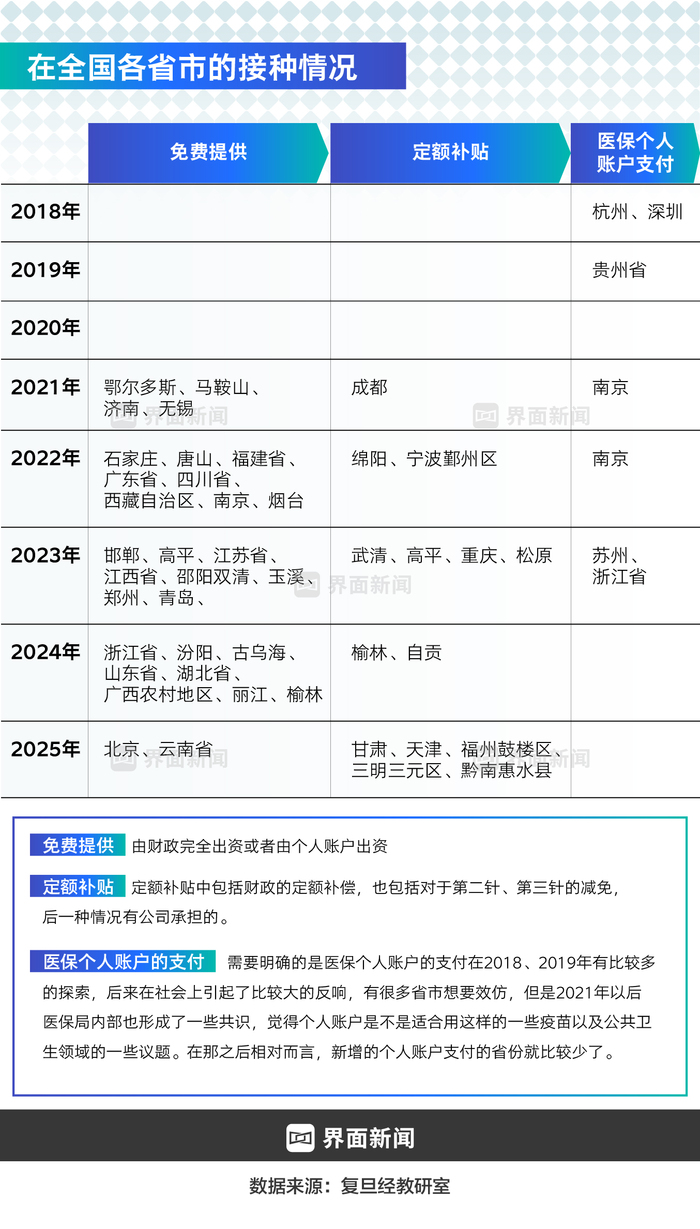
2020年底,国家卫健委启动"健康城市建设推动健康中国行动创新模式"试点,将宫颈癌综合防治列为重点任务,济南、成都等城市相继加入免费接种行列。
作为试点管理办公室负责人,赵方辉深刻体会到跨部门协同的关键作用:"疫苗接种绝非卫健部门单打独斗,需要妇联、财政、教育等多部门联动。政府主导模式下,政策落地效率显著提升。"
最初专家普遍质疑"90%接种率"可行性,但试点城市仅用1-2年即实现突破:济南2023年适龄女生接种率达92.3%,成都高新区更是达到94.7%,创造了群体免疫干预的"中国速度"。
盖茨基金会北京代表处首席项目官杜珩指出,这种"地方创新-全国推广"机制具有双重价值:"既允许地区探索差异化路径,又通过良性竞争加速政策优化。各地政府已将HPV疫苗接种作为健康中国建设的标杆工程。"
而疫苗从地方试点到国家免疫规划的跃升,还需要坚实的卫生经济学证据支撑,证明公共财政投入的"成本-效益"合理性。
这项"证明题"的难度远超预期。
杜珩解释:"疫苗经济学模型构建通常需要2-3年周期,首先要建立基础数据库,完成模型验证,确保分析框架科学可靠,再基于不同政策情景测算投入产出比。"
我国HPV疫苗卫生经济学研究始于2018年。当年WHO发出消除宫颈癌号召后,身为世卫组织专家组成员的赵方辉从日内瓦回国即组建团队,启动中国消除宫颈癌动态模型研究:"既然承诺参与全球行动,就必须回答中国如何实现、何时实现、用什么路径实现的核心问题。"
考虑到我国城镇化进程、人口结构变化及性行为模式转变等动态因素,研究团队构建了精细化预测模型。
初期模拟显示,通过国家免疫规划推广二价疫苗,结合筛查覆盖率提升与治疗体系完善,我国有望在2060年后实现宫颈癌消除。后续研究进一步探索加速路径,包括九价疫苗替代时机、接种年龄优化等方案。最终卫生经济学分析证实,前期疫苗投入可显著降低后期疾病负担,每投入1元疫苗费用可节省3.2元治疗支出。
这些科学证据逐步构建起政策决策的坚实基础,而市场与财政层面的变化则创造了有利条件。
随着国产疫苗产能释放,公费市场价格竞争白热化。2024年3月,万泰生物二价疫苗在江苏以86元/针中标,首次将公费疫苗价格压降至百元以下;同年9月,沃森生物在山东更是以27.5元/针刷新低价纪录,仅相当于一杯中端奶茶价格,为国家采购创造了成本空间。
新生儿数量下降则间接释放了免疫规划资金。
据《财新周刊》报道,昆山杜克大学汤胜蓝教授2024年测算显示,采用国产二价疫苗实施国家免疫规划,年度采购费用不足10亿元。
对比数据显示,我国"扩大国家免疫规划"补助资金已从2021年48亿元降至2023年30.3亿元,财政空间与疫苗价格的双重利好,使国家免疫规划扩容时机日渐成熟。
政策落地:公平性构建与实施路径
回溯这20年历程,从宫颈癌筛查推广、疫苗引进上市、地方公费试点到国家免疫规划纳入,这场健康革命交织着科学突破、商业博弈、政策智慧与跨部门协作,而"健康公平"成为所有亲历者的共同追求。
杜珩指出自费市场的结构性失衡:"经济欠发达地区宫颈癌发病率更高,但疫苗可及性最差。企业基于商业回报考虑,往往放弃低收益地区市场。更严峻的是,9-15岁女孩本应是优先保护对象,但企业更倾向开发付费能力强的成年女性市场。"
国家免疫规划的核心价值正在于重塑这种健康公平:为资源最少群体提供兜底保障。接种程序优化更强化这一理念——14岁以下人群接种四价疫苗仅需2针(较成人减少1针),既提升免疫效果,又降低总体成本,形成"早接种、少花钱、更有效"的良性循环。
9月11日的新闻发布会虽明确纳入国家免疫规划,但具体实施细节仍待公布,包括疫苗选择(价次类型)、年龄范围界定、接种程序设计等关键内容。与传统儿童免疫项目不同,本次新政将开创青少年群体疫苗干预的全新模式。
沈洪兵在发布会上强调实施保障措施:"全国推进电子预防接种证建设,优化接种点布局,鼓励地方创新服务模式,包括分时段预约、周末门诊、上门接种等,满足多样化需求。"
乔友林则提醒后续实施重点:"纳入国家规划后,需强化科普宣传,建立本地疾病监测体系,防范反疫苗言论干扰。要向公众讲清国产疫苗选择逻辑——保护效力与进口产品相当,且供应稳定性更有保障。同时建立不良反应快速响应机制,用科学数据回应安全关切。"
地方试点经验显示,家长认知是接种率提升的关键变量。社交媒体调研发现,"不愿意接种"的决策主体83%是女孩父母。各地普遍采用"学校通知-家长确认-定点接种"模式,凸显家长群体科普教育的重要性。
历史数据预示政策实施后的接种率飞跃。
甲肝疫苗纳入国家免疫规划的案例极具参考价值:浙江湖州接种率从纳入前的9.09%,10年后提升至99.25%,验证了免疫规划对疫苗覆盖率的决定性作用。
全国接种量增长规模尚待权威预测,但地方数据已显现潜力:广东省2022年启动免费接种后,疫苗使用量从2020年144万剂激增至2023年766万剂,年均增长146%,引发对供应稳定性的高度关注。
当前国产疫苗产能已形成坚实支撑:万泰生物与沃森生物二价疫苗年产能均达3000万剂,合计6000万剂的年供应能力,可满足国家免疫规划全覆盖需求。
而HPV疫苗纳入国家免疫规划,仅是宫颈癌防控体系建设的关键一步。如同创新药发展路径,国产HPV疫苗正加速实现技术赶超。
9月9日,万泰生物九价HPV疫苗在厦门完成全国首针接种,这款我国自主研发的首个九价疫苗,保护效力达到进口产品水平,全程接种费用仅为进口疫苗
